髋关节就像身体的“承重转轴”,支撑着行走、弯腰、坐立等每一个日常动作。当它因骨关节炎、股骨头坏死或外伤“罢工”时,髋关节置换手术为您重启健康之路。但术后患者常陷入迷茫:“动了怕假体松动,不动又怕恢复慢?”科学锻炼比静养更安全!现代假体设计允许早期适度负重,合理应力反而能促进骨组织与假体融合(骨整合)。手术只是更换了“损坏部件”,而术后锻炼才是激活“新髋”功能的关键。长期卧床会导致肌肉萎缩、关节僵硬,甚至增加深静脉血栓风险;早期正确锻炼则能促进血液循环、增强肌肉力量、改善平衡能力,让“新髋”更快适应生活。
骨科专家教您这样做
术后早期:“轻轻动一动,血液更通畅”
手术后的前两周,是恢复的关键起点。此时动作要轻、节奏要慢,重点在于激活血流、防止僵硬。
踝泵运动:像踩油门一样,让脚尖上下活动,促进下肢血液回流。
股四头肌收缩:伸直腿,大腿前侧用力收紧,坚持5秒,再放松。
臀肌收缩:轻轻夹紧臀部,坚持几秒,帮助稳固髋关节。
术后第二天可在助行器辅助下下地行走。
助行器行走:起初借助助行器或双拐,身体保持直立,迈步要小而稳。
坐姿抬膝:坐在稍高的椅子上,慢慢抬起膝盖,再放下,增强髋部活动度。
每一次轻柔的迈步,都是“新髋”在适应新生活。
记得遵循“三字诀”:慢、稳、轻。不要赶进度,也不要带痛坚持。
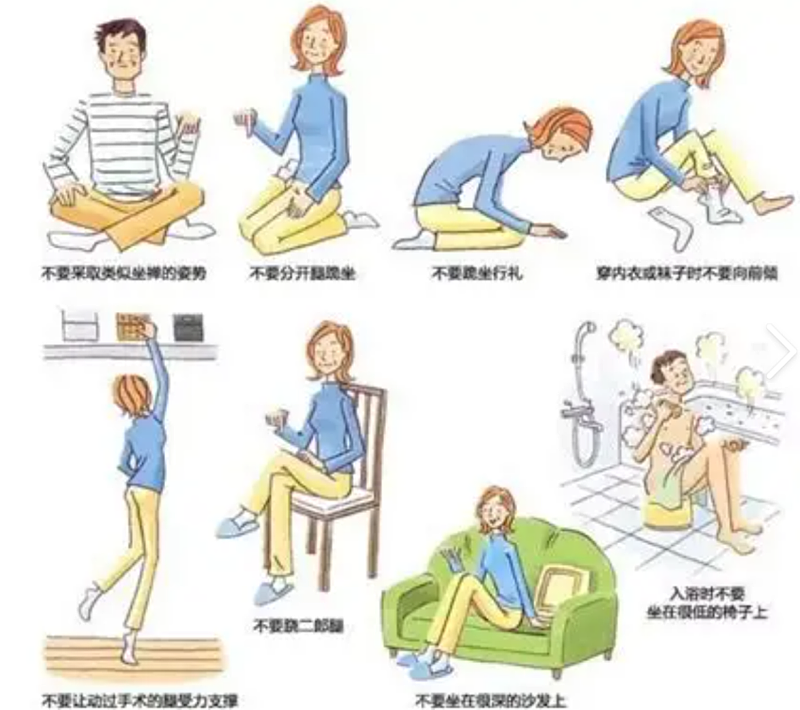
注意:不要交叉双腿、不要弯髋超过90°(例如坐低凳、弯腰系鞋带),翻身、起床都应慢动作、分步骤完成。
术后中期:“功能恢复,从量变到质变”
术后中期,是恢复力量与协调性的关键阶段。此时关节活动逐渐增多,锻炼目标从“敢动”转为“能动、动得稳”。
平地行走训练:继续保持助行器或拐杖辅助,逐步过渡到单拐、无拐行走。每次步行时间10~20分钟,根据体力慢慢延长。
站立平衡练习:双脚分开与肩同宽,轻轻将重心移向患侧,再回到中间,反复进行,可增强髋部控制力。
臀桥训练:平躺,屈膝,双脚平放床面,缓缓抬起臀部,坚持5秒后放下。这个动作能有效锻炼臀肌,为髋关节提供“天然支架”。
侧卧抬腿:患肢在上,膝关节伸直,缓缓抬起至30°左右,再放下。每天2~3组,每组10次。
训练时如出现明显疼痛或肿胀,应暂停休息,调整强度。
锻炼贵在持续与循序渐进,切勿追求速度,避免因过度负荷造成再次损伤。
术后后期:“重拾自信,重新出发”
6周后,大部分患者已能独立行走,可以进入力量与平衡的强化阶段。
平地步行:每天固定时间散步,逐渐延长距离。
游泳(仰泳/自由泳):水的浮力能减少关节压力,让运动更轻盈。
固定脚踏车:调低阻力,慢速踩动,是很好的康复训练。
同时要注意日常小细节:
坐椅子要稍高,避免髋部弯曲太大;
穿鞋可用长柄鞋拔,减少弯腰动作;
洗澡放防滑垫,防止意外滑倒;
控制体重,为髋关节减负。
康复需循序渐进,忌急于求成。临床数据显示,坚持科学锻炼的患者,术后3个月髋关节功能评分比盲目静养者高40%。但需避开三大误区:
误区1:“越疼越有效”—— 康复应在无痛或轻度疼痛范围内进行,剧烈疼痛可能引发肌肉痉挛,反而阻碍恢复。
误区2:“出院后自己练就行”——缺乏专业指导易导致错误动作,脱位风险增加3倍以上。
误区3:“不疼就能随意动”—— 即使无不适,术后3个月内仍需避免深蹲、盘腿坐等危险动作。
请记住:科学指导+循序渐进+长期坚持。每一次规范锻炼,都是在为未来的稳健行走积蓄力量。相信在专业团队与自身努力下,您离健康更近一步。

